DERMATOSES ENDOCRINIENNES ET MÉTABOLIQUES : Hyperadrénocorticisme - canine
Andrew Lowe, D.M.V., M. Sc., DACVD
SURVOL
- L'hyperadrénocorticisme canin est une maladie spontanée causée le plus souvent par un adénome de l'hypophyse qui sécrète de la corticotrophine (ACTH), ce qui entraîne une hyperplasie des glandes surrénales et une production excessive de cortisol (hyperadrénocorticisme hypophysaire). L'hyperadrénocorticisme peut aussi être provoqué par une tumeur des surrénales qui sécrète du cortisol (hyperadrénocorticisme surrénalien).
- Une hypercortisolémie peut également apparaître lorsqu'un chien reçoit une quantité excessive de glucocorticoïdes exogènes, par exemple pour la prise en charge d'une maladie auto-immune ou d'une allergie. Cette hypercortisolémie iatrogénique n'est pas synonyme d'hyperadrénocorticisme. Cependant, l'hypercortisolémie peu importe sa cause peut être appelée "syndrome de Cushing"1.
- La peau est particulièrement sensible aux hausses de la cortisolémie, et plusieurs changements caractéristiques peuvent se produire en raison des effets cataboliques et antimitotiques des glucocorticoïdes. Ces derniers provoquent des anomalies de la kératinisation, inhibent la prolifération des fibroblastes et la production de collagène et causent l'atrophie des glandes pilosébacées. Ces changements sont responsables de beaucoup de signes cliniques observés chez les chiens atteints d'hyperadrénocorticisme.
APPARENCE CLINIQUE
- En général, les chiens atteints sont d'âge moyen ou âgés (l'âge médian au diagnostic est 10 ans)2. Les chiens qui souffrent d'hyperadrénocorticisme surrénalien sont typiquement plus vieux que ceux qui souffrent d'hyperadrénocorticisme hypophysaire; en effet, 75 % des chiens atteints d'hyperadrénocorticisme hypophysaire et 90 % des chiens atteints d'hyperadrénocorticisme surrénalien ont plus de 9 ans au moment du diagnostic1,3.
- L'hyperadrénocorticisme est plus souvent diagnostiqué chez les chiens de petite race et 75 % des chiens atteints pèsent moins de 20 kg1,3. Cela dit, 50 % des chiens souffrant d'hyperadrénocorticisme surrénalien pèsent plus de 20 kg. Les caniches, les teckels, les boxers et plusieurs races de terriers ont une prédisposition pour l'hyperadrénocorticisme3.
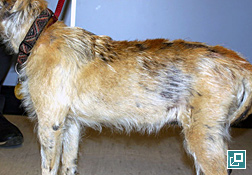
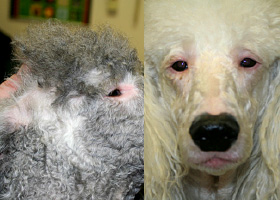
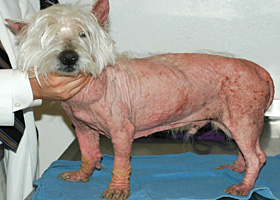
- Le signe clinique cutané le plus fréquent est l'alopécie. Habituellement, les chiens souffrant d'hyperadrénocorticisme présentent aussi des signes cliniques non cutanés, dont les plus courants sont la polyurie et la polydipsie, la polyphagie, un abdomen distendu en raison de l'atrophie musculaire, une hépatomégalie, de la faiblesse musculaire, des changements touchant la fonction reproductrice (anœstrus chez les femelles non opérées, hypertrophie clitoridienne et atrophie testiculaire), le halètement, l'hypertension et des neuropathies périphériques (paralysie faciale). Dans certains cas, ces signes typiques ne se manifestent pas et les changements cutanés sont les premiers symptômes menant au diagnostic de l'hyperadrénocorticisme4.
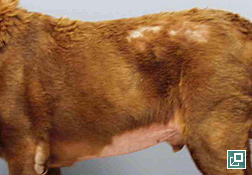
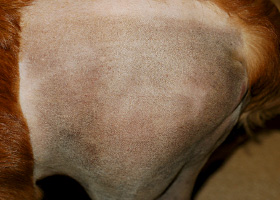
- L'alopécie commence souvent aux points de pression et est généralement bilatérale et symétrique sur le tronc, mais elle peut se manifester par un amincissement généralisé du pelage ou une alopécie en plaques sur le tronc.
- Les poils qui restent sont souvent secs et cassants et peuvent être ternes ou de couleur atténuée, ce qui reflète la persistance de poils en phase télogène et l'échec de l'amorce de la phase anagène. Ce phénomène peut aussi expliquer pourquoi le pelage rasé tarde à repousser.
- L'hypercortisolémie (endogène ou exogène) s'associe à une peau mince et hypotonique, qui fait des ecchymoses facilement. Ces changements sont plus faciles à voir sur la partie ventrale de l'abdomen, où l'atrophie du collagène du derme rend la vasculature dermique plus évidente.
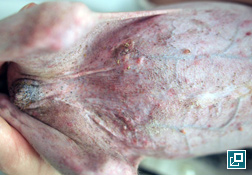
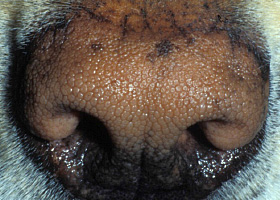
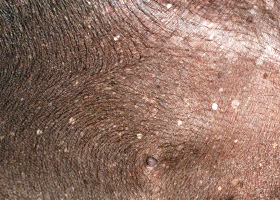
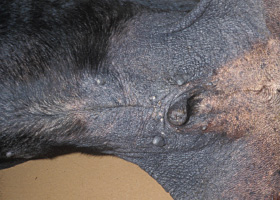
- D'autres changements cutanés causés par l'hypercortisolémie sont l'hypopigmentation, la perturbation de la kératinisation (séborrhée), la phlébectasie (dilatation ou varicosités des petites veinules du derme superficiel), les comédons (amas de kératine et de sébum dans un follicule pileux dont la surface apparaît comme un point noir), le milium (saillies blanchâtres emplies de kératine sans ouverture à la surface de la peau) et les stries (zones de peau irrégulière ayant l'apparence de lignes ou de bandes)5.
- La guérison retardée des plaies et l'augmentation du risque d'infection sont d'autres conséquences des changements de la peau dus à l'hypercortisolémie.
- Des infections cutanées bactériennes et à levures peuvent se développer chez des chiens ayant une hypercortisolémie.
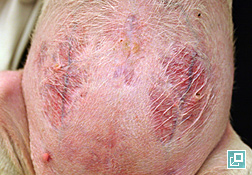
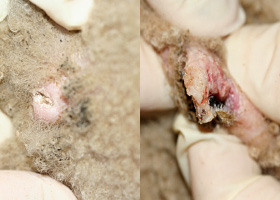
- La calcinose cutanée est une calcification dystrophique observée chez les chiens ayant une hypercortisolémie endogène ou exogène. Dans une étude, le labrador, le rottweiler, le boxer et le bull-terrier étaient des races surreprésentées6. La même étude a montré que les minéraux présents dans les lésions de calcinose cutanée étaient des cristaux d'apatite6. Les lésions de calcinose cutanée évoluent souvent jusqu'à coalescer en des plaques fermes et friables qui peuvent s'ulcérer et développer des croûtes hémorragiques. Cliniquement, ces lésions apparaissent le plus souvent sur le dos ou dans la région inguinale6. La calcification dystrophique peut également toucher les muqueuses et la langue.
AFFECTIONS SIMILAIRES
- Hypercortisolémie iatrogénique par l'administration parentérale ou l'application topique de corticostéroïdes.
- Alopécie secondaire à l'hypothyroïdie canine.
- Alopécie et hyperpigmentation secondaires à un déséquilibre hormonal causé par une néoplasie des testicules ou des glandes surrénales.
- Arrêt du cycle pilaire chez les races à pelage dense (alopécie X, syndrome semblable à l'hyperplasie des surrénales).
DIAGNOSTIC
- L'hyperadrénocorticisme est diagnostiqué d'après les résultats de tests de dépistage effectués sur des chiens ayant une anamnèse et des observations à l'examen clinique évocatrices de la maladie, et possiblement des antécédents d'administration exogène de corticostéroïdes ou d'affections concomitantes.
- Le degré de suspicion clinique d'hyperadrénocorticisme est accru si on constate une hausse des taux d'enzymes hépatiques (en particulier la phosphatase alcaline, qui a une isoenzyme induite par les stéroïdes). Les autres anomalies du bilan sanguin pouvant être observées chez les chiens hypercortisolémiques comprennent la leucocytose avec neutrophilie mature, lymphopénie et éosinopénie; la thrombocytose; l'érythrocytose; l'hypercholestérolémie; l'hypertriglycéridémie; l'hyperphosphatémie; et une baisse du taux d'urée. Un diabète mellitus peut survenir en concomitance avec l'hyperadrénocorticisme et, lorsque c'est le cas, il est habituellement difficile à maîtriser.
- L'analyse d'urine révèle souvent une densité urinaire inférieure à 1,020. Une protéinurie peut être présente, avec un rapport protéines/créatinine dans l'urine légèrement élevé. Les infections urinaires sont courantes et l'analyse du sédiment urinaire peut dénoter une bactériurie sans pyurie associée.
- L'imagerie diagnostique peut comprendre les radiographies, l'échographie abdominale ou des techniques avancées comme la tomodensitométrie ou l'imagerie par résonance magnétique. Les changements radiographiques abdominaux comprennent l'hépatomégalie et possiblement la calcification d'une masse surrénale (environ 50 % des adénomes ou carcinomes des surrénales présentent un certain degré de calcification)7. L'échographie abdominale peut révéler une hyperplasie surrénale unilatérale ou bilatérale. Il arrive rarement qu'on observe à la fois une augmentation de volume bilatérale des surrénales et une masse surrénale. La présence d'une hyperplasie surrénale bilatérale sans masse surrénale peut différencier l'hyperadrénocorticisme hypophysaire d'une tumeur surrénalienne causant l'hyperadrénocorticisme surrénalien. La tomodensitométrie et l'imagerie par résonance magnétique peuvent être utilisées pour visualiser les glandes surrénales. L'imagerie par résonance magnétique sert aussi à déceler d'éventuels macroadénomes de l'hypophyse.
- L'évaluation de la fonction endocrinienne pour diagnostiquer l'hyperadrénocorticisme nécessite la réalisation de tests de dépistage et, en présence d'un résultat positif, de tests pour déterminer la cause de l'hyperadrénocorticisme. Les tests de dépistage comprennent la mesure du rapport cortisol/créatinine dans l'urine, un test de stimulation par l'ACTH et un test de suppression par la dexaméthasone à faible dose.
- Pour mesurer le rapport cortisol/créatinine dans l'urine, l'échantillon devrait être obtenu le matin, idéalement à la maison. Le test est très sensible mais peu spécifique, car beaucoup d'autres maladies peuvent causer une augmentation du rapport cortisol/créatinine dans l'urine. Il est surtout utile pour éliminer l'hyperadrénocorticisme, car un résultat normal n'est pas compatible avec un diagnostic d'hyperadrénocorticisme.
- Le test de stimulation par l'ACTH sert à évaluer la réponse des glandes surrénales à une dose maximale d'ACTH. Il existe divers protocoles, selon la forme d'ACTH utilisée, et on vous invite à consulter les manuels de médecine interne vétérinaire pour en savoir plus. Le test de stimulation par l'ACTH a quelques désavantages par rapport au test de suppression par la dexaméthasone à faible dose : il est moins sensible, il est plus coûteux et il ne permet pas de différencier l'hyperadrénocorticisme hypophysaire et l'hyperadrénocorticisme surrénalien. Cela dit, il permet de distinguer l'hypercortisolémie iatrogénique de l'hyperadrénocorticisme, il peut permettre l'évaluation d'autres hormones surrénales chez les patients chez qui d'autres anomalies des hormones stéroïdiennes surrénaliennes sont soupçonnées, et il prend moins de temps à réaliser que le test de suppression par la dexaméthasone à faible dose.
- Le test de suppression par la dexaméthasone à faible dose est typiquement considéré comme le test de dépistage de prédilection pour diagnostiquer l'hyperadrénocorticisme chez le chien, car il est beaucoup plus sensible que le test de stimulation par l'ACTH, mais il ne permet pas d'identifier les cas d'hypercortisolémie iatrogénique. Cela dit, la spécificité de ce test est faible et certaines maladies non liées aux surrénales peuvent altérer ses résultats. Lors du test de suppression par la dexaméthasone à faible dose, une suppression du cortisol après 4 heures et un retour à la normale après 8 heures permettent de diagnostiquer l'hyperadrénocorticisme hypophysaire et des tests supplémentaires ne sont pas nécessaires. Cependant, certains chiens atteints d'hyperadrénocorticisme hypophysaire ne présenteront pas de suppression du cortisol après 4 heures, et dans les cas où la suppression est partielle ou absente, des tests diagnostiques additionnels sont nécessaires pour différencier l'hyperadrénocorticisme hypophysaire et l'hyperadrénocorticisme surrénalien.
- Les résultats du test de suppression par la dexaméthasone à faible dose permettent parfois de déterminer l'origine hypophysaire ou surrénalienne de l'hyperadrénocorticisme. Quand ce n'est pas le cas, l'échographie abdominale, le test de suppression par la dexaméthasone à forte dose ou la mesure de l'ACTH endogène sont des options à envisager pour connaître la cause de l'hyperadrénocorticisme.
PRISE EN CHARGE
- Les changements cutanés associés à l'hypercortisolémie persisteront ou progresseront à moins que l'hypercortisolémie soit corrigée. L'hypercortisolémie iatrogénique devrait être prise en charge par la diminution de l'emploi de corticostéroïdes exogènes.
- Les chiens doivent être traités contre l'hyperadrénocorticisme s'ils présentent des signes cliniques et si les tests des fonctions endocriniennes permettent d'établir un diagnostic d'hyperadrénocorticisme. Les chiens qui souffrent d'une maladie cutanée chronique cliniquement compatible avec l'hyperadrénocorticisme ne devraient pas être traités empiriquement sans avoir subi de tests de la fonction endocrinienne qui confirment le diagnostic. De la même façon, les chiens ayant des résultats de tests positifs mais qui ne présentent aucun signe clinique ne devraient pas être traités.
- À l'heure actuelle, l'hyperadrénocorticisme est généralement pris en charge par le trilostane (VetorylMD, Dechra Limited), le seul médicament homologué par Santé Canada pour le traitement de l'hyperadrénocorticisme hypophysaire ou surrénalien.
- Le trilostane réduit l'hypercortisolémie par l'inhibition sélective de l'enzyme surrénalienne 3ß-hydroxystéroïde déshydrogénase et, par conséquent, l'inhibition de la production de stéroïdes et de cortisol par les glandes surrénales.
- La dose est déterminée d'après la teneur la plus appropriée pour le poids du chien en calculant une dose de départ entre 2,2 et 6,7 mg/kg une fois par jour. Le traitement doit être individualisé : certains chiens obtiendront une maîtrise adéquate avec une dose quotidienne de 3 à 6 mg/kg alors que d'autres auront de meilleurs résultats en prenant de 1 à 2,5 mg/kg deux fois par jour3.
- Le trilostane ne devrait pas être administré aux chiens souffrant d'une maladie hépatique primaire ou d'insuffisance rénale. Il ne doit jamais être administré aux femelles gestantes car le trilostane a eu des effets tératogènes chez les animaux de laboratoire. Les effets indésirables les plus fréquents du trilostane sont la baisse d'appétit, les vomissements, la léthargie et la faiblesse. Des effets indésirables plus graves, et moins fréquents, peuvent survenir et causer la mort; ils comprennent un abattement important, une diarrhée hémorragique, un collapsus, une crise d'hypoadrénocorticisme et la nécrose ou la rupture d'une glande surrénale. On croit que ce dernier effet serait un effet indirect du trilostane et qu'il serait la conséquence de la hausse du taux d'ACTH pendant le traitement par le trilostane8.
- Le mitotane ou o,p'-DDD (LysodrenMD) a été pendant plusieurs années le traitement de prédilection pour l'hyperadrénocorticisme et il est toujours couramment utilisé bien qu'il ne soit pas homologué pour cette indication. Ce médicament est efficace pour traiter l'hyperadrénocorticisme car il cause une nécrose sélective du cortex surrénalien et l'atrophie de la zone fasciculée (couche du cortex qui sécrète le cortisol) et de la zone réticulée (couche du cortex qui sécrète les hormones stéroïdiennes sexuelles). La zone glomérulée (couche du cortex qui sécrète les minéralocorticoïdes) est moins sensible à l'effet nécrosant du médicament, mais à dose élevée, ce dernier peut provoquer la nécrose de toutes les couches du cortex surrénalien. Il existe différents protocoles publiés – consultez les manuels de médecine interne vétérinaire pour en savoir davantage.
- Le mitotane peut avoir des effets indésirables durant les phases d'attaque et d'entretien du traitement. Ces effets sont souvent associés à une carence en cortisol, et l'état des patients s'améliore lorsqu'on leur administre des glucocorticoïdes. Dans les cas graves, une crise d'hypoadrénocorticisme caractérisée par une carence en glucocorticoïdes et en minéralocorticoïdes (crise d'Addison) est possible.
- D'autres traitements qui ont été utilisés pour prendre en charge l'hyperadrénocorticisme sont la sélégiline, le kétoconazole, la radiothérapie pour les tumeurs hypophysaires ainsi que la surrénalectomie ou l'hypophysectomie. La sélégiline est approuvée par Santé Canada pour la prise en charge des cas légers d'hyperadrénocorticisme hypophysaire. Elle inhibe de façon sélective et irréversible la monoamine-oxydase, et entraîne ainsi une augmentation de la concentration de dopamine centrale, ce qui a un impact négatif sur la libération d'ACTH par le lobe intermédiaire de l'hypophyse. Cependant, comme moins de 30 % des chiens atteints d'hyperadrénocorticisme sont porteurs d'un adénome du lobe intermédiaire de l'hypophyse, l'efficacité de ce traitement est limitée.
- Tous les traitements médicaux nécessitent un suivi rigoureux des patients pour vérifier que l'hyperadrénocorticisme est bien maîtrisé sans provoquer d'hypoadrénocorticisme iatrogénique. La réussite du traitement est évaluée par les résultats d'un test de stimulation par l'ACTH. Le moment opportun de faire le test et la façon de l'interpréter varient selon le plan de prise en charge médicale. Plusieurs excellents manuels de médecine interne vétérinaire fournissent de l'information détaillée sur les divers protocoles possibles.
- Si l'animal souffre aussi de pyodermite et/ou d'otite externe, ces affections doivent être traitées de façon appropriée en fonction des résultats de la cytologie, de la culture bactérienne et de l'antibiogramme.
COMMENTAIRES
- Les lésions de calcinose cutanée se résorbent habituellement avec le temps si l'hypercortisolémie est éliminée ou maîtrisée. Dans certains cas, une métaplasie osseuse peut se produire. Les lésions d'ostéonaevus qui apparaissent ne régresseront pas.
- Il a été rapporté que le gel de diméthylsulfoxide (DMSO) appliqué une ou deux fois par jour pourrait contribuer à accélérer la guérison des lésions de calcinose cutanée,5. Cela dit, le problème de cortisolémie sous-jacent doit tout de même être pris en charge ou résolu.
- Il est important de se rappeler que l'hypercortisolémie (endogène ou exogène) peut altérer la fonction thyroïdienne. Les chiens hypercortisolémiques auront souvent une concentration sérique de thyroxine totale faible ou inférieure à la limite minimale normale, et parfois aussi un taux de thyroxine libre faible3. Le taux de TSH endogène des chiens souffrant d'hyperadrénocorticisme est généralement faible ou normal. Si un chien présente des signes cliniques comme une alopécie, une prise de poids et une hypercholestérolémie qui pourraient être compatibles avec l'hypothyroïdie ou l'hyperadrénocorticisme, il faut procéder au dépistage de l'hyperadrénocorticisme avant d'interpréter les résultats indiquant de faibles taux d'hormones thyroïdiennes.
- Feldman EC, Nelson RW. « Hyperadrenocorticism », Canine and Feline Endocrinology and Reproduction.
- Reusch CE, Feldman EC. Canine hyperadrenocorticism due to adrenocortical neoplasia. J Vet Intern Med 1991;5:3.
- Melian C, Perez-Alenza MD, Peterson ME. "Hyperadrenocorticism". Textbook of Veterinary Internal Medicine, 7th ed. Ettinger SJ, Feldman EC, éd. St-Louis, Missouri, Saunders Elsevier, 2010, 1816-1840.
- Zur G, White SD. Hyperadrenocorticism in 10 dogs with skin lesions as the only presenting clinical signs. J Am Anim Hosp 2011;47:418-427.
- Miller WH, Griffen DE, Campbell KL. Muller and Kirk’s Small Animal Dermatology, 7th ed. St-Louis, Missouri, Elsevier Mosby, 2013, 513-526.
- Doerr KA, Outerbridge CA, White SD, et al. Calcinosis cutis in dogs: histopathological and clinical analysis of 46 cases. Veterin Dermatol Epub, 8 avril 2013.
- Penninck DG, Feldman EC, Nyland TG. Radiologic features of canine hyperadrenocorticism caused by autonomously functioning adrenocortical tumors: 23 cases (1978-1986). J Am Vet Med Assoc 1988;192:1604.
- Burkhardt WA, Guscetti F, Boretti FS, et al. Adrenocorticotropic hormone but not trilostane, causes severe adrenal hemorrhage, vacuolization and apoptosis in rats. Domest Anim Endocrinol 2011;40:155-164.
abcès
Masse circonscrite contenant du matériel purulent, se développant typiquement dans le tissu sous-cutané.
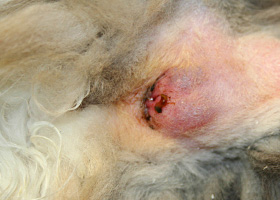
Abcès périanal chez un chien
alopécie
Absence de poils à un ou des endroits où des poils sont généralement présents; elle peut être causée par une folliculite, un cycle folliculaire anormal ou des traumatismes auto-infligés.
Importante alopécie secondaire à un lymphome cutané épithéliotrope
alopécie en plaques
Alopécie caractérisée par la présence de nombreuses plaques circulaires circonscrites, isolées ou coalescentes; elle est souvent associée à la folliculite.
Alopécie en plaques secondaire à une folliculite bactérienne superficielle
angio-œdème
Œdème sous-cutané régional.
Angio-œdème associé à une éruption cutanée causée par une réaction à un médicament
atrophie
Amincissement de la peau ou d’autres tissus.
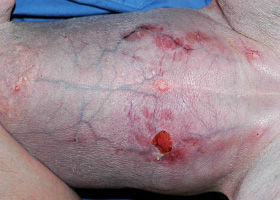
Atophie cutanée causée par les glucocorticoïdes
hémorragiques
Blood-filled elevation of epidermis, >1cm
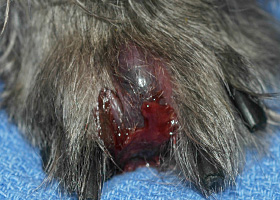
Interdigital hemorrhagic bulla in a dog with deep pyoderma and furunculosis
comédon
Amas de kératine et de sébum qui emplit et bouche un follicule pileux.
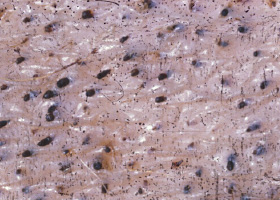
Comédons sur l’abdomen ventral d’un chien atteint d’hypercortisolisme
croûtes
Exsudat séché et débris kératinisés à la surface de la peau.
Croûtes multifocales associées au pemphigus foliacé
crusts
Dried exudate and keratinous debris on skin surface

Multifocal crusts due to pemphigus foliaceus
dépigmentation
Perte de pigment (décoloration).
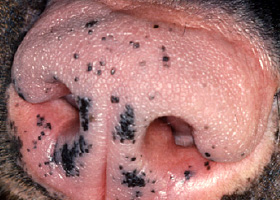
Dépigmentation de la truffe d’un chien atteint de vitiligo.
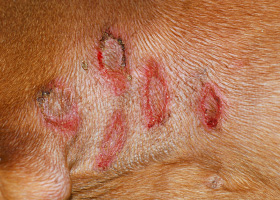
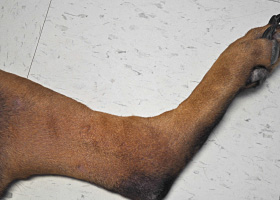
ecchymoses
Taches causées par une hémorragie (> 1 cm).
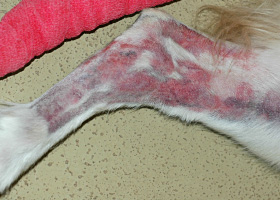
Ecchymoses sur la patte d’un chien causées par une vasculite
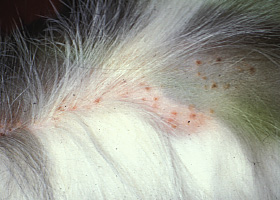
collerettes épidermiques
Squame ou croûte circulaire, avec de l’érythème, qu’on observe lors d’une folliculite ou après la rupture d’une pustule ou d’une vésicule.
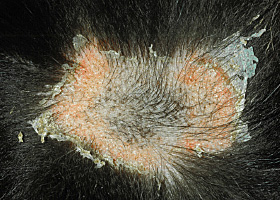
Collerettes épidermiques chez un chien atteint de folliculite bactérienne superficielle causée par Staphylococcus
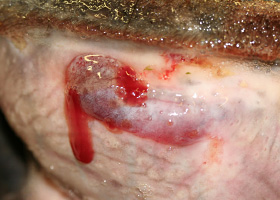
erosion
Lésion de l’épiderme qui ne pénètre pas jusqu’à la membrane basale. L’histopathologie peut être nécessaire pour distinguer l’érosion de l’ulcère.
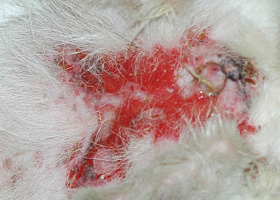
Érosions chez un chien atteint de vasculite
érythème
Coloration rougeâtre de la peau causée par de l’inflammation ou la congestion des capillaires.
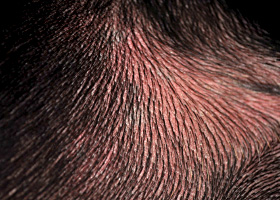
Érythème chez un chien ayant une éruption cutanée causée par une réaction à un médicament
escarre
Croûte épaisse souvent associée à de la nécrose, à un traumatisme ou à une brûlure thermique ou chimique.
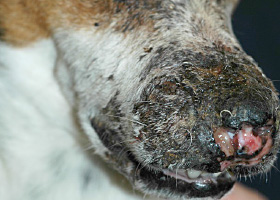
Escarre à la suite d’un traumatisme physique
excoriation
Érosion et/ou ulcération associée à des traumatismes auto-infligés.
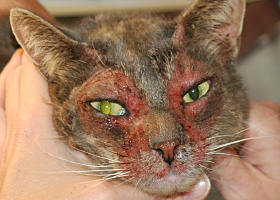
Excoriations chez un chat souffrant de dermatite atopique
fissure
Quantité excessive de couche cornée, confirmée par histopathologie. Ce terme est souvent utilisé pour décrire la truffe et les coussinets.
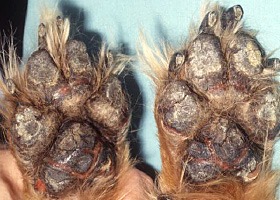
Fissures sur les coussinets d’un chien ayant une dermatite nécrolytique superficielle
fistule
Ulcère à la surface de la peau qui se prolonge plus profondément par un canal qui atteint habituellement les tissus sous-cutanés.
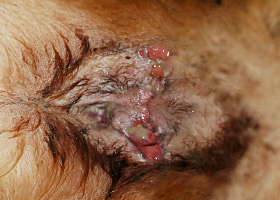
Fistules périanales chez un chien
mélanoses folliculaires
Accumulation de squames qui adhèrent à la tige du poil.
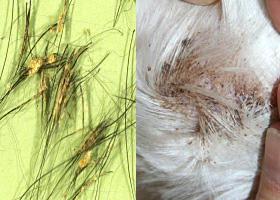
Mélanoses folliculaires autour des poils d’un chien atteint d’hypothyroïdie
hyperkératose
Quantité excessive de couche cornée, confirmée par histopathologie. Ce terme est souvent utilisé pour décrire la truffe et les coussinets.
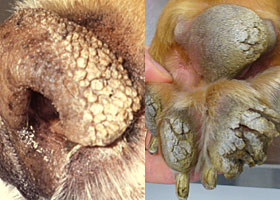
Hyperkératose idiopathique de la truffe (gauche) et des coussinets (droite)
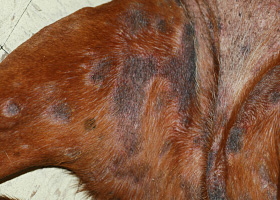
hyperpigmentation
Quantité accrue de mélanine dans la peau, souvent secondaire à de l’inflammation.
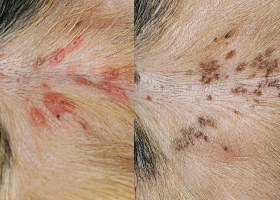
Lésions inflammatoires (gauche) entraînant une hyperpigmentation postinflammatoire (droite)
hypotrichose
Manque de poils dû à des facteurs génétiques ou à une anomalie de l’embryogenèse.

Hypotrichose congénitale chez des jeunes labradors de couleur chocolat
lichénification
Épaississement de l’épiderme qui en exagère la texture, souvent causé par une inflammation chronique.
Lichénification de la peau chez un chien souffrant de dermatite atopique chronique et de dermatite causée par Malassezia
macule
Quantité accrue de mélanine dans la peau, souvent secondaire à de l’inflammation.
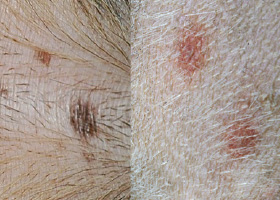
Hyperpigmentation postinflammatoire sur la cuisse d’un chien
miliaire
Qualifie une dermatite croûteuse et papulaire multifocale; il s’agit d’un terme descriptif et non pas d’un diagnostic.
Dermatite miliaire chez un chat allergique aux puces
miliaire
Multifocal, papular, crusting dermatitis; a descriptive term, not a diagnosis
Miliary dermatitis in a flea allergic cat
morbiliforme
Qualifie une éruption érythémateuse, maculaire, papulaire; les macules érythémateuses mesurent typiquement de 2 à 10 mm de diamètre, et lorsqu’elles sont coalescentes, peuvent former de grandes lésions.
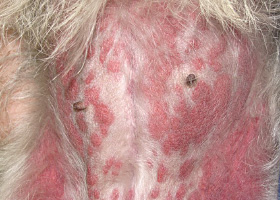
Éruptions morbiliformes chez un chien ayant une réaction indésirable cutanée à un médicament
onychodystrophie
Morphologie anormale des griffes causée par un traumatisme, de l’inflammation ou une infection des tissus vivants des griffes; elle comprend l’onychogryphose, l’onychomadèse, l’onychorrhexie et l’onychoschizie.
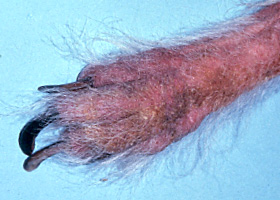
Onychodystrophie chez un chien souffrant d’allergies chroniques
onychogryphose
Courbure anormale des griffes, secondaire à l’inflammation ou à un traumatisme des tissus vivants des griffes.

Onychogryphose chez un chien atteint d’onychodystrophie lupoïde symétrique
onychomadèse
Chute des griffes, secondaire à l’inflammation ou à un traumatisme des tissus vivants des griffes.
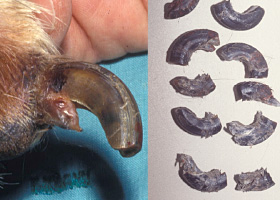
Onychomadèse chez un chien atteint d’onychodystrophie lupoïde symétrique
onychorrhexie
Fragmentation des griffes, secondaire à l’inflammation ou à un traumatisme des tissus vivants des griffes.
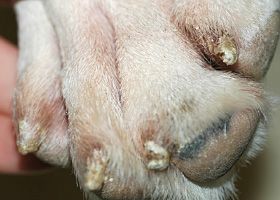
Onychorrhexie chez un chien atteint d’onychodystrophie lupoïde symétrique
onychoschizie
Décollement et fissuration des griffes, secondaires à l’inflammation ou à un traumatisme des tissus vivants des griffes.
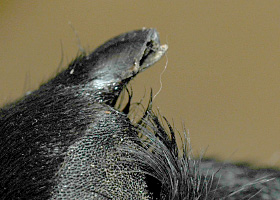
Onychoschizie chez un chien atteint d’onychodystrophie lupoïde symétrique
papules
Masse solide de la peau (≤ 1 cm).
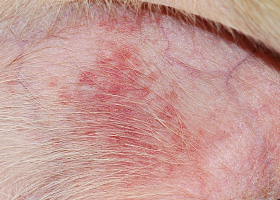
Papules chez un chien souffrant de folliculite bactérienne superficielle
paronychie
Inflammation du repli cutané de la griffe.
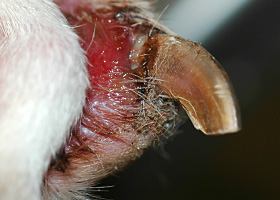
Paronychie chez un chien atteint d’onychodystrophie lupoïde symétrique
patch
Flat lesion associated with color change >1cm
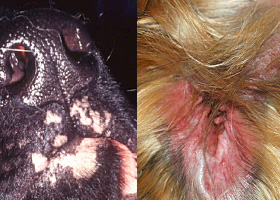
Hypopigmented patch (left), erythematous patch (right)
pétéchies
Petites lésions érythémateuses ou violacées apparaissant sur la peau à la suite d’un saignement dans le derme.
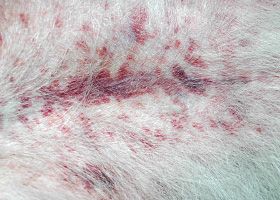
Pétéchies chez un chien ayant une vasculite cutanée
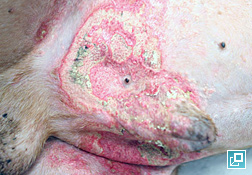
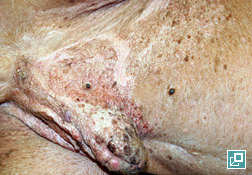
phlébectasie
Dilatation d’une veine; généralement associée à l’hypercortisolisme.
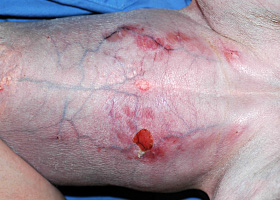
Phlébectasie et atrophie cutanée associée à l’hypercortisolisme chez un chien
plaques
Masse surélevée plane de plus de 1 cm de diamètre formée de papules coalescentes ou d’une infiltration dans le derme.
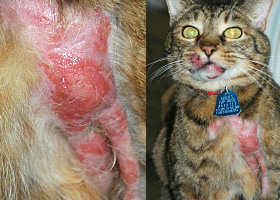
Plaques chez un chat ayant un lymphome cutané
pustules
Masse surélevée de l’épiderme emplie de pus.
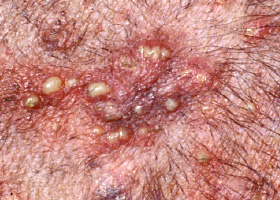
Pustules sur l’abdomen d’un chien souffrant de pyodermite superficielle à staphylocoques
reticulé
Qualifie une répartition des lésions en forme de filet.
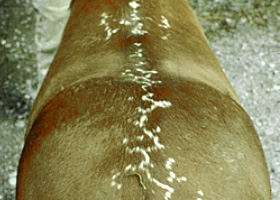
Leucotrichie réticulée sur le dos d’un cheval
squames
Accumulation de fragments libres de couche cornée.
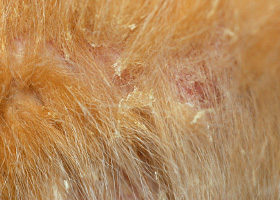
Ichtyose causant la formation de squames chez un golden retriever
scar
Fibrous tissue replacing damaged cutaneous and/or subcutaneous tissues
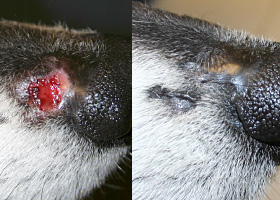
Scarring (right) following the healing of an ulcer (left) in a dog with sterile nodular dermatitis
serpigineux
Répartition des lésions de façon serpentiforme (qui ne suit pas un trajet rectiligne).

Lésions urticariennes serpigineuses sur un cheval
télangiectasie
Dilatation permanente de vaisseaux sanguins entraînant une lésion rougeâtre ou violacée (rare).
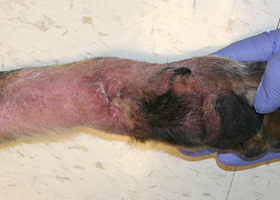
Télangiectasie chez un chien atteint d’angiomatose
ulcères
Lésion de l’épiderme qui pénètre jusqu’à la membrane basale. L’histopathologie peut être nécessaire pour distinguer l’ulcère de l’érosion.
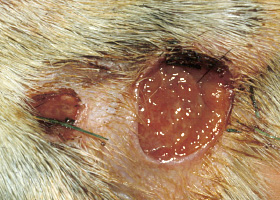
Ulcères sur la peau d’un chien ayant une vasculite
urticaire
Éruption cutanée caractérisée par des papules érythémateuses et œdémateuses circonscrites provoquées par une réaction d’hypersensibilité.

Urticaire chez un cheval
vésicule
Masse de l’épiderme emplie de liquide.
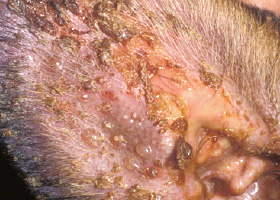
Vésicule sur le pavillon de l’oreille d’un chien atteint de pemphigoïde bulleuse
wheal (urticaria)
Steep-walled, circumscribed elevation in the skin due to edema

Wheals associated with intradermal allergy testing in a horse